DEFINICIÓN
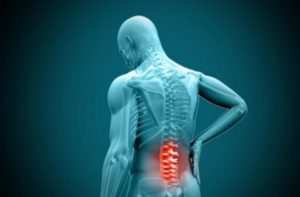
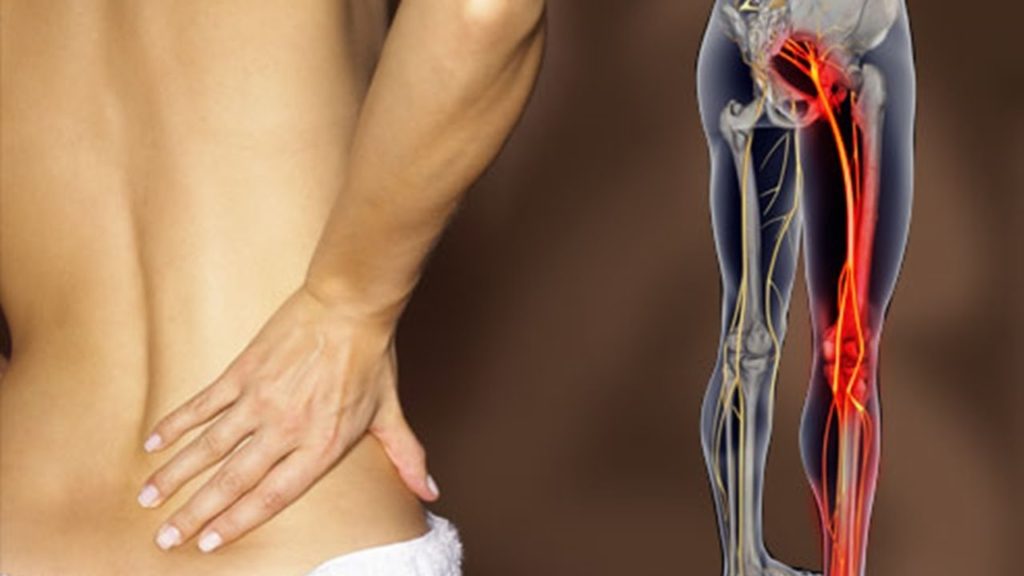
La ciatalgia se caracteriza por un dolor insistente y agudo en todo el territorio de inervación del nervio ciático mayor (espalda baja, cadera y pierna). En la mayoría de los casos por una compresión del mismo. Es también llamada neuralgia del nervio ciático.
Este nervio está compuesto por ramas del plexo lumbosacro y sacro, se lo puede agrupar con los nervios del tipo mixto ya que su inervación es de carácter sensitivo (piel de la parte externa de la pierna, dorso y planta del pie) y motor (para los músculos de la parte post del muslo y toda la pierna).
Generalmente la afección es de origen radicular, es decir, en su origen (las ramas anterior y posterior de la raíz anterior del nervio espinal) y no del nervio en si. Sin embargo, hay casos en los que el nervio se ve afectado en su recorrido.
Puede clasificarse en dos ciatalgias:
- La ciatalgia aguda: el dolor llega por debajo de la rodilla y dura aproximadamente 6 semanas.
- La ciatalgia crónica: dura más de 6 semanas y llega más allá de la rodilla (al tobillo y al pie).
CAUSAS
Tienen un origen muscular o capsuloligamentoso y de esta forma podemos precisar que las causas más relevantes de ciatalgia son:
- La presencia de puntos gatillos activos y/o latentes de cierta musculatura de la región lumboglútea. Puede generar un dolor referido en la misma zona del que lo causa el nervio ciático.
- La compresión del nervio ciático por estructuras, distintas a la columna vertebral, con las que se relaciona en el curso de su recorrido anatómico, como por ejemplo el músculo piramidal.
- Afectación articular, sobretodo de las últimas articulaciones lumbares y sacroilíacas. Puede crear dolor referido a lo largo de los miembros inferiores.
- Afección o tensiones ligamentarias, como la de los sacroilíacos posteriores, iliolumbares superiores e inferiores principalmente. Pueden dar dolor a los miembros inferiores.
SINTOMAS
La ciatalgia se caracteriza por los siguientes síntomas:
- Dolor. El dolor es bastante característico, ya que discurre en la parte posterior de la pierna. El dolor empieza desde el glúteo y puede llegar hasta el pie e incluso el primer dedo (dedo gordo del pie). El dolor tiene esta característica ya que es el nervio ciático el que recoge la sensibilidad de esta región.
- Pérdida de sensibilidad. La persona puede llegar a sentir cosquilleos u hormigueos en la parte posterior del miembro inferior.
- Pérdida de fuerza en los músculos de todo el miembro inferior.
- Disminución de los reflejos tendinosos de los músculos del miembro inferior (cuando se golpea a los músculos con un martillo especial en el tendón éstos no responden con la tradicional contracción).
DIAGNÓSTICO
- Evaluación clínica
- Algunas veces, RM, estudios electrodiagnósticos o ambos
La ciatalgia se sospecha por las características del dolor. En ese caso, deben evaluarse la fuerza, los reflejos y la sensibilidad. Si este déficit neurológico o si los síntomas persisten durante > 6 semanas, deben hacerse estudios por la imagen y electrodiagnóstico. Las anomalías estructurales que producen ciatalgia (incluyendo estenosis espinal) se diagnostican mediante RM o TC. Los estudios de electrodiagnóstico permiten confirmar la presencia y el grado de compresión de la raíz nerviosa y excluir afecciones que pueden simular una ciatalgia, como una polineuropatía. Estos estudios ayudan a determinar si la lesión afecta un nivel nervioso único o múltiple y si los signos clínicos se correlacionan con las anomalías en RM (especialmente útil antes de cirugía). Sin embargo, es posible que las anomalías no sean evidentes en estudios de electrodiagnóstico hasta varias semanas después de comenzados los síntomas.
TRATAMIENTO
- Reposo en cama (breve), analgésicos y, a veces, drogas que alivian el dolor neuropático.
- Cirugía en casos graves.
El dolor agudo se alivia luego de 24 a 48 h de reposo en cama en posición recostada con la cabeza elevada 30° (posición semi-Fowler). Las medidas para tratar el dolor lumbar, incluso analgésicos no opiáceos (AINE, paracetamol), pueden utilizarse hasta 6 semanas. Los fármacos que disminuyen el dolor neuropático, como la gabapentina u otros anticonvulsivos o antidepresivos tricíclicos en dosis bajas (no existe uno superior a los demás), pueden aliviar los síntomas. Se comienza con gabapentina 100 a 300 mg VO al acostarse, y luego se aumenta la dosis, hasta 3.600 mg/día. Al igual que con todos los sedantes, debe tenerse precaución en ancianos, en pacientes con riesgo de caídas, pacientes con arritmias, y en aquellos con enfermedad renal crónica.
El espasmo muscular puede aliviarse con la aplicación de calor o frío, la fisioterapia puede ser útil. El uso de corticoides para el tratamiento del dolor radicular agudo es controvertido. La administración epidural de corticoides puede aliviar el dolor, aunque no deben utilizarse a menos que sea intenso o persistente.
La cirugía está indicada sólo en casos de hernia de disco inequívoca acompañada de uno de los siguientes síntomas:
- Debilidad muscular
- Déficit neurológico progresivo
- Dolor intolerable e intratable que interfiere con el trabajo y las actividades personales en un paciente emocionalmente estable, que no ha disminuido luego de 6 semanas de tratamiento conservador
- Algunos de estos pacientes se benefician con el uso de corticoides epidurales en lugar de cirugía.
El procedimiento de elección es la discectomía clásica con laminotomía limitada en hernia de disco intervertebral. Si la hernia es parcial puede hacerse una microdiscectomía; en este caso, la incisión en la piel y la laminotomía pueden ser más pequeñas. La quimionucleólisis, con inyección intradiscal de quimiopapaína, ya no se utiliza.
Los predictores de malos resultados de la cirugía incluyen:
- Factores psiquiátricos importantes
- Persistencia de los síntomas durante > 6 meses
- Trabajo manual pesado
- Predominancia de dolor de espalda (no radicular)
- Intereses secundarios (p. ej., litigios y compensaciones)